CGM voor Mensen Zonder Diabetes
Oct 25, 2024
Met de recente lancering van Abbott's Lingo, de eerste echte "wellness CGM" (Continue Glucose Monitor) in de VS, is er een toenemende belangstelling voor het gebruik van CGM’s bij mensen zonder diabetes.
Hoewel CGM's zoals Lingo vergelijkbaar zijn met traditionele sensoren zoals FreeStyle Libre, worden ze nu geleverd met wellness-apps om gebruikers te helpen "glucosepieken te verminderen en de algehele gezondheid te verbeteren".
Maar het is niet alleen Abbott die dit doet!
Steeds meer bedrijven brengen CGM's op de markt voor het grote publiek:

Hun beweringen?
Deze sensoren kunnen
- Je helpen gezondere keuzes te maken en diabetes te voorkomen
- Gewichtsverlies ondersteunen en hongergevoel verminderen
- Slaap, stemming en energie verbeteren
- Atletische prestaties verbeteren
Maar worden deze beweringen ondersteund door solide wetenschap of is het gewoon een marketinghype?
Laten we eens kijken naar de voor- en nadelen van CGM's voor mensen zonder diabetes.
- Wat zijn normale glucosewaarden voor mensen zonder diabetes?
- Hoeveel glucosepieken kan ik verwachten?
- Wat veroorzaakt glucosepieken?
- Hoe slecht zijn glucosepieken voor je gezondheid?
- Hoe zit het met lage glucosewaarden?
- Risico's van het gebruik van CGM's bij mensen zonder diabetes
- Voordelen van het gebruik van CGM's bij mensen zonder diabetes
- Hoe CGM's gebruiken bij mensen zonder diabetes
- Toekomstige richtingen
- Conclusie
1. Wat zijn normale glucosewaarden?
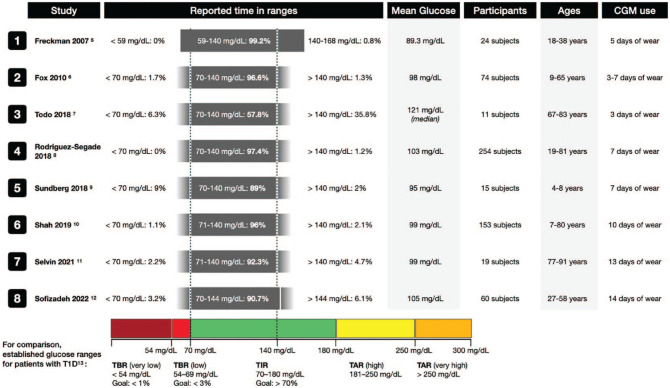
Figuur > Klonoff et al. JDST 2023
Onderzoek wijst uit dat de meeste mensen zonder (pre)diabetes meer dan 95% van de tijd sensorglucosewaarden hebben tussen 70 en 140 mg/dL (3,9 en 7,8 mmol/L).
Dit betekent dat zelfs bij personen met een normaal glucosemetabolisme de glucosewaarden af en toe buiten dit bereik vallen.
👉 Tijd binnen 70-140 mg/dL (3,9-7,8 mmol/L): meer dan 95% van de tijd.
👉 Glucosepieken en glucosedips: Ongeveer 5% of 75 minuten per dag wordt doorgebracht:
- Boven 140 mg/dL (7,8 mmol/L) - glucosepieken.
- Onder 70 mg/dL (3,9 mmol/L) - glucose dips.
2. Hoeveel glucosepieken kun je verwachten?

Glucosepieken bij mensen zonder diabetes kunnen worden gekwantificeerd aan de hand van de tijdsduur boven 140 mg/dL (7,8 mmol/L), het aantal glucosepieken of de glycemische variabiliteit.
👉 Tijd boven 140 mg/dL (7,8 mmol/L):
- Varieert van 30 minuten tot 3 uur per dag, afhankelijk van de onderzochte populatie.
👉 Incidentie van glucosepieken:
- In een onderzoek met 254 volwassenen die gedurende 5 dagen een iPro2 CGM gebruikten, had 73% minstens één glucosepiek >140 mg/dL (7,8 mmol/L).
- In een onderzoek met 104 volwassenen die 7 dagen lang een FreeStyle Libre gebruikten, had 52% minstens één glucosepiek >180 mg/dL (10 mmol/L).
👉 Glycemische variabiliteit:
Als mensen overgaan van een gezonde naar een prediabetische of diabetische toestand, neemt de totale glycemische variabiliteit toe.
Opmerking: Er is een opmerkelijke afname in de "mobiliteit" van het glucosesignaal - de mate van glucoseschommelingen ten opzichte van de totale variabiliteit. Dit suggereert dat niet alle soorten glucosevariabiliteit schadelijk zijn. Net als bij hartslagvariabiliteit kan het vermogen om veranderingen in glucoseniveaus snel te corrigeren een positief teken zijn.
3. Wat veroorzaakt glucosepieken?

Afbeelding > Zheevi et al. Cell 2015
Hoewel er 42 factoren zijn geïdentificeerd die de glucosespiegel beïnvloeden, zijn koolhydraten de voornaamste oorzaak van glucosepieken.
Postprandiale glucoserespons (PGR):
👉 Hoeveelheid en type koolhydraten:
- Simpel gezegd, hoe meer suiker of koolhydraten in je eten, hoe dramatischer de piek in je glucoseniveaus kan zijn.
- Maar het gaat niet alleen om de hoeveelheid - het type koolhydraten is ook belangrijk.
- Hier wordt het interessant: je glycemische respons is zeer individueel.
- Zo kan een banaan of een koekje bij de ene persoon een significante piek veroorzaken, maar bij de ander een minimaal effect hebben.
Factoren die de postprandiale glucoseresponse (PGR) beïnvloeden:
👉 Timing van eten:
- Ontbijt leidt tot een hogere PGR dan lunch en diner.
- Eerder eten en kortere eetmomenten verminderen de glycemische variabiliteit.
👉 Maaltijdsamenstelling:
- Het toevoegen van eiwitten, vetten en vezels verlaagt PGR.
👉 Vorige maaltijden:
- Het overslaan van het ontbijt kan leiden tot een hogere PGR bij de lunch.
- Een eiwitrijk ontbijt kan de PGR tijdens de lunch verlagen.
- Snacks met koolhydraten en vezels kunnen de PGR bij het avondeten verminderen.
👉 Sport:
- Lichaamsbeweging na de maaltijd verlaagt de PGR met ongeveer 50%, bijvoorbeeld 1000 stappen of "kuit push-ups" terwijl je zit.
- Minder sedentair gedrag en meer lichaamsbeweging leiden tot minder glycemische variabiliteit.
- Sporten met een hoge intensiteit kan de insulinegevoeligheid verhogen tot 3 dagen na de training.
👉 Slaapkwaliteit:
- Slechte slaapefficiëntie, latere bedtijdroutines en chronisch slaaptekort worden in verband gebracht met hogere PGR.
👉 Stressniveaus:
- Acute stress kan leiden tot glucosepieken en de afname van PGR vertragen.
- Stress kan de afname van het PGR vertragen, hoewel dit effect duidelijker was bij mensen met diabetes.
Verschillen in glycemische variabiliteit en glucotypes:

Figuur > Hall et al. PLoS Biol 2018
Mensen zonder diabetes kunnen aanzienlijke verschillen ervaren in hoe hun glucosespiegels schommelen - een concept dat bekend staat als glycemische variabiliteit.
Deze verschillen zijn zo groot dat onderzoekers verschillende "glucotypes" of glucoseregulatiepatronen hebben geïdentificeerd die uniek zijn voor elke persoon.
Dit betekent dat twee mensen dezelfde maaltijden kunnen eten, maar totaal verschillende glucosereacties kunnen hebben als gevolg van hun individuele glucotype.
Bijkomende factoren die van invloed zijn op de glycemische variabiliteit:
👉 Leeftijd: Afname van insulinegevoeligheid en -secretie met de leeftijd.
👉 Geslacht: Lichte verschillen in de PGR tussen mannen en vrouwen.
👉 Genetica: Bepaalde genen zijn gekoppeld aan een hogere insulineresistentie.
👉 BMI: Zowel personen met ondergewicht als met overgewicht hebben een hogere glycemische variabiliteit.
👉 Depressie: Patiënten met ernstiger depressieve symptomen hadden een hogere glycemische variabiliteit.
👉 Darmmicrobioom: De PGR is gerelateerd aan de activiteit van het microbioom.
Door deze factoren te begrijpen, kun je inzicht krijgen in hoe je keuzes in levensstijl je glucosespiegels beïnvloeden.
Als je erkent dat je reacties uniek voor jou kunnen zijn, kun je weloverwogen beslissingen nemen om glucosepieken effectiever te beheersen.
4. Hoe slecht zijn glucosepieken voor je gezondheid?
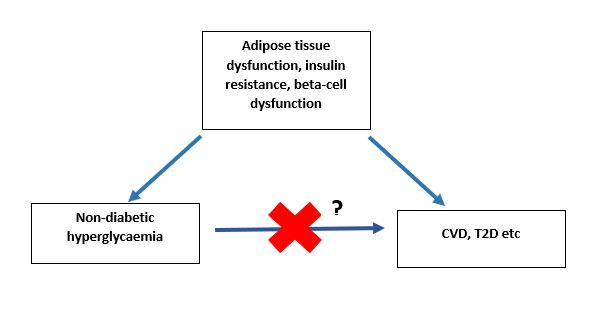
Afbeelding > Dr. Guess's Bog 2023
De klinische betekenis van postprandiale glucosepieken is een onderwerp van voortdurende discussie.
Potentiële risico's van glucosepieken:
- Glucosepieken lijken het eerste teken te zijn van bètaceldisfunctie en progressie naar diabetes.
- Een hoge glucosevariabiliteit wordt in verband gebracht met slechtere cognitieve functies, diabetes, cardiovasculaire complicaties en mortaliteit.
Gebrek aan definitief bewijs:
- Er is geen definitief bewijs dat glucosepieken direct diabetes of hart- en vaatziekten veroorzaken.
- Glucosepieken kunnen slechts een symptoom zijn van een onderliggend metabool probleem.
Daarom blijft het onzeker of het verminderen van glucosepieken diabetes of andere cardiovasculaire ziekten kan voorkomen.
Er is voorlopig nog geen onderzoek dat bewijst dat het controleren of verminderen van glucosepieken de gezondheid van mensen zonder diabetes direct verbetert.
5. Hoe zit het met glucosedips?
Figuur > Presentatie dr. Tracey McLaughlin @DTM2024
Hoewel mensen zonder diabetes een minimale tijd onder de 70 mg/dL (3,9 mmol/L) doorbrengen, kunnen hypoglycemieën voorkomen.
Incidentie van glucosedips
- In een onderzoek met 153 mensen die gedurende 10 dagen een Dexcom G6-sensor gebruikten, had 28% minstens eenmaal <54 mg/dL(3,0 mmol/L).
- In een ander onderzoek met 254 deelnemers die gedurende 5 dagen een iPro2 CGM gebruikten, had 44% minstens eenmaal <70 mg/dL (3,9 mmol/L).
Oorzaken van glucosedips
- "False lows": Sommige glucosedips kunnen fout zijn omdat CGM's minder nauwkeurig zijn bij lagere glucosewaarden.
- "Compression lows": Sommige glucosedalingen worden veroorzaakt door op de sensor te liggen, bijvoorbeeld 's nachts.
- "Reactieve hypoglycemie": Als de hypoglycemie 2-5 uur na eten optreedt, wordt dit een reactieve hypoglycemie genoemd.

Figuur > Karen Kennedy Blog 2024
Klinische betekenis van glucosedips
👉 Glucosewaarden tussen 54-70 mg/dL (3,0-3,9 mmol/L) zonder klachten:
De meeste experts maken zich geen zorgen over glucosewaarden tussen 54-70 mg/dL (3,0-3,9 mmol/L) bij mensen die geen glucoseverlagende medicijnen gebruiken,
vooral als deze voorkomen zonder symptomen (zoals honger, angst, duizeligheid en zweten).
👉 Glucosewaarden tussen 54-70 mg/dL (3,0-3,9 mmol/L) met klachten of <50 mg/dl (<3,0 mmol/L):
De klinische betekenis van deze reactieve hypoglycemie is niet helemaal duidelijk.
- Er zijn aanwijzingen dat postprandiale glucosedips de eetlust en energie-inname bij gezonde personen kunnen voorspellen.
- Ander onderzoek vond echter geen verhoogde eetlust tijdens glucose dips.
Hoewel er geen definitieve uitspraken kunnen worden gedaan, zou het voorkomen van symptomatische postprandiale "reactieve hypoglycemie", door te kiezen voor voedingsmiddelen met een lagere glycemische load om glucosepieken te verminderen, theoretisch kunnen helpen om deze glucosedips en de mogelijke bijbehorende honger na de maaltijd ("hangry gevoel") te voorkomen.
6. Risico's van het gebruik van CGM's bij mensen zonder diabetes
#1. Angst voor glucosedips
Frequente aanwijzingen van hypoglycemie kunnen bijdragen aan:
- Angststoornissen en mentale belasting: Verhoogde stress en zorgen over de gezondheid.
- Slaapstoornissen: Nachtelijke alarmen kunnen leiden tot slaaptekort, wat van invloed is op de algehele gezondheid.
- Hogere kosten voor de gezondheidszorg: Frequenter contact met zorgverleners.
- Onnodig eten: Eten wanneer dat niet nodig is om waargenomen lage glucoseniveaus te corrigeren, wat kan leiden tot gewichtstoename.
💡 Pro-tip:
- Informeer gebruikers over mogelijke lage waarden.
- Stel gerust dat waarden tussen 54-70 mg/dL (3,0-3,9 mmol/L) zonder symptomen over het algemeen niet zorgwekkend zijn.
- Geef toegang tot een bloedglucosemeter voor verificatie.
#2. Angst voor glucosepieken
De occasionele glucosepieken kunnen aanleiding geven tot:
- Gezondheidsproblemen en angst: Bezorgdheid over glucosepieken.
- Obsessief gedrag & ontwikkeling van eetstoornissen: Te veel aandacht voor CGM-gegevens en voedselinname kan leiden tot orthorexia of andere beperkende eetpatronen.
- Het elimineren van voedingsmiddelen die pieken veroorzaken, kan leiden tot het vermijden van voedsel, ongezond gewichtsverlies en een verminderde levenskwaliteit.
💡 Pro-Tip:
- Stel passende doelen: Bijvoorbeeld een tijd tussen 70-140 mg/dl (3,9-7,8 mmol/L) van > 90% voor mensen zonder diabetes.
- Benadruk dat incidentele glucosepieken en -dips normaal zijn en niet op een gezondheidsprobleem hoeven te wijzen.
#3. Ongezond eetgedrag

Picture adapted from presentation dr. Richard Bergenstal @EASD2024
Misvattingen over glucosepieken kunnen ertoe leiden dat mensen gezonde activiteiten vermijden
- Vermijden van alle koolhydraten: leidt tot onevenwichtige voeding
- Lichaamsbeweging vermijden: omdat normale glucoseverhogingen tijdens lichamelijke activiteit als negatief kunnen worden geïnterpreteerd
- Vetrijke diëten: omdat men gelooft dat elke maaltijd die geen piek veroorzaakt gezond is, waardoor de inname van ongezonde vetten kan toenemen.
💡 Pro-tip:
- Begrijp / Leg uit dat dat niet alle glucosepieken schadelijk zijn en dat niet alle voedingsmiddelen die geen glucosepieken veroorzaken gezond zijn.
- Het verminderen van pieken moet gepaard gaan met gezond gedrag.
- Idealiter zoeken mensen hulp bij een diëtist om de juiste keuzes te maken.
#4. Kosten
CGM's worden niet terugbetaald voor mensen zonder diabetes.
De kosten bedragen ongeveer 45-150 euro per sensor, of 100 euro per maand.
💡 Pro-tip:
- Gebruik CGMs intermittent om kosten te besparen. Door eenmalig een CGM te dragen kan je al heel veel leren.
- Concentreer je op bewezen strategieën zoals dieet en lichaamsbeweging. Supplementen zoals Zoe Daily30+ of Anti-Spike Formula worden niet ondersteund door solide wetenschappelijk bewijs.
#5. Huidreacties
Huidirritatie en jeuk komen vaak voor bij het gebruik van een CGM.
Hoewel dit zeer zeldzaam is, kunnen sommige personen een contactallergie ontwikkelen voor een specifieke CGM.
💡 Pro-tip:
- Breng een vetrijke creme aan op de huid na het verwijderen van de CGM.
- Bij mensen met huidreacties: vervang het gebruik van alcoholdoekjes door een barrièrespray of -crème.
- Als er een ernstige irritatie of allergie optreedt, overweeg dan om van sensortype te veranderen.
7. Voordelen van CGM's bij mensen zonder diabetes

Figuur > Presentatie dr. Tracey McLaughlin @DTM2024
#1 Diagnostisch: vroege opsporing van (pre)diabetes
Hoewel CGM-metingen niet kunnen gebruikt worden voor de diagnose van (pre)diabetes, kunnen ze wel een trigger zijn om naar je arts te gaan.
- Trigger om naar je arts te gaan: Als je tijd >140 mg/dL (>7,8 mmol/L) >10% is, is een veneuze bloedafname (nuchtere glucose of HbA1c) aangewezen om (pre)diabetes uit te sluiten.
- Rapportinstellingen aanpassen: Als je een normale FreeStyle Libre- of Dexcom-sensor gebruikt, kunt je de rapportinstellingen aanpassen naar 70-140 mg/dl (3,9-7,8 mmol/L).
- Gebruik GMI niet: Voor mensen zonder diabetes is de Glucose Management Indicator (GMI) - een geschat HbA1c uit CGM-rapporten - niet nauwkeurig genoeg om conclusies te trekken.
#2 Therapeutisch: Leefstijlverandering en persoonlijke voeding begeleiden
👉 CGM kan helpen om gezonder te eten en meer te bewegen.
Toegang tot real-time glucosegegevens kan mensen aanmoedigen om gezondere voeding te kiezen, regelmatig aan lichaamsbeweging te doen en de effecten van hun levensstijlkeuzes op hun glucoseniveaus te controleren.
Deze gezondere keuzes kunnen leiden tot minder sterfte en preventie van type 2 diabetes.
- Verschillende onderzoeken hebben aangetoond dat een optimaal dieet een significant effect heeft op sterfte (Fadnes et al. Nature Food 2023, Shan et al. JAMA 2023, Vinke et al. Diabetes Care 2021).
- Leefstijlveranderingen gericht op gewichtsreductie, geoptimaliseerde voeding en lichaamsbeweging kunnen diabetes helpen voorkomen.
- Onderzoek toont aan dat deze leefstijlinterventies de incidentie van type 2 diabetes met ongeveer 58% kunnen verminderen bij personen met een hoog risico.
👉 CGM kan ook helpen om gewicht te verliezen
- Hoewel er geen bewijs is dat een laag-glycemisch dieet beter is dan een ander uitgebalanceerd dieet met weinig calorieën, is het een goede optie voor mensen die willen afvallen.
- De toevoeging van een CGM biedt bruikbare gegevens voor zowel onmiddellijke interventie (bijvoorbeeld postprandiale lichaamsbeweging om glucosepieken te verminderen), als retrospectieve evaluatie van het dieet.
Belangrijke overweging:
- Het verminderen van glucosepieken leidt alleen tot gewichtsverlies, als gezond gedrag wordt aangenomen.
- Strategieën zoals bewegen, meer groenten eten en het toevoegen van vezels en eiwitten zijn effectief.
- Overschakelen op verzadigde vetten of het vermijden van door inspanning veroorzaakte glucosepieken helpt niet.
👉 Mogelijke voordelen voor slaap, energie en stemming
Hoewel er niet genoeg bewijs is om medische claims te maken, ervaren sommige mensen dat het stabiliseren van hun glucosepatronen hun slaap, energieniveau en stemming verbetert.
👉 CGM's worden veel gebruikt door atleten

Figuur > Presentatie dr. Howard Zisser @DTM2024
Veel topatleten gebruiken CGM's om inzicht te krijgen in hun glucosemetabolisme en de prestaties tijdens en na duursport, hoewel er geen bewijs is voor een bepaalde "peak performance range".
- Allereerst is het belangrijk op te merken dat CGM's minder nauwkeurig zijn tijdens inspanning.
- Meestal wordt aanbevolen om (reactieve) hypoglycemie tijdens het sporten te vermijden, omdat dit de prestaties zou kunnen verlagen, hoewel hypoglycemie tijdens het sporten vaak voorkomt en niet altijd symptomatisch is, en dat niet alle gevoelens van hypoglycemie worden veroorzaakt door een glucosedip.
- Tegenstrijdig, sommige atleten ervaren hogere bloedglucosewaarden.
#4 Nieuwsgierigheid & metabolisch bewustzijn
Hoewel er veel discussie is over de voordelen van CGM's bij mensen zonder diabetes, worden ze ook gebruikt door mensen die gewoon nieuwsgierig zijn naar hoe hun lichaam reageert op verschillende voedingsmiddelen.
Het kan je "metabool bewust" maken en je inzicht geven in het koolhydraatgehalte van onze dagelijkse voeding.
Deze lessen van het dragen van een CGM zijn vooral interessant voor studenten geneeskunde en zorgverleners.
Concluderend is er geen consensus over de voordelen van CGM's bij mensen zonder diabetes.
- De meeste artsen wachten op gegevens voordat ze CGM aanbevelen aan mensen zonder diabetes, hoewel sommige artsen pleiten voor het gebruik van CGM om type 2 diabetes te voorkomen en de algemene gezondheid te verbeteren - mede op basis van het idee dat afwezigheid van bewijs, geen bewijs van afwezigheid is.
- Er zijn ook steeds meer diëtisten die CGM's aanbevelen als motivatiemiddel en om het dieet van hun patiënten bij te houden.
- Sommige mensen kiezen ervoor om zelf te betalen voor CGM's, vooral degenen die zich bezighouden met longevity, zelfoptimalisatie en preventie.
8. Hoe kan je CGM's gebruiken bij mensen zonder diabetes

Normale waarden begrijpen
- Normale waarden: als je geen diabetes hebt, kun je verwachten dat je glucosewaarden voor 95% van de tijd tussen de 70-140 mg/dl (3,9-7,8 mmol/l) zullen zijn. Dat betekent dat je 5-10% van de tijd of 75-150 minuten per dag glucosepieken >140 mg/dl (7,8 mmol/L) en glucosedips (<70 mg/dl of 3,9 mmol/L) zult ervaren. Dit wordt als normaal beschouwd.
- Wanneer moet je naar je arts gaan: Als je tijd >140 mg/dl (>7,8 mmol/L) >10% is, is het een goed idee om naar een arts te gaan om prediabetes uit te sluiten.
- Doelen voor prediabetes: Als je prediabetes hebt, is het aanbevolen om te streven naar een tijd tussen 54-140 mg/dl (3,0-7,8 mmol/l) van > 95%.
- Geruststelling rond glucosedips: Glucosedips van 54-70 mg/dl (3,0-3,9 mmol/L) zonder symptomen worden niet als zorgwekkend beschouwd als je geen glucoseverlagende medicijnen gebruikt.
- Nauwkeurigheid: CGM's zijn niet altijd nauwkeurig (vooral niet op de eerste dag). Als je je zorgen maakt over een glucosepiek of -dip, kunt je dit controleren met een vingerpriktest.
Leer welke levensstijlkeuzes je glucosewaarden beïnvloeden
- Regelmatig controleren: Kijk gedurende de dag vaak naar je sensorglucosewaarde. Hoe meer je kijkt, hoe meer je leert. Kijk wat je kunt leren over hoe je maaltijden en dranken je glucose beïnvloeden.
- Triggers identificeren: Als je een glucosepiek opmerkt, wees dan nieuwsgierig en bedenk wat deze piek kan hebben veroorzaakt: eten, beweging, stress... - Sommige sensorapps bevatten glucosepiekdetectie en bieden een manier om je maaltijden, sport en stressniveau te loggen.
- Experimenteer: Als je een glucosepiek ziet na een bepaalde hoeveelheid/type voedsel, probeer dan een ander voedsel en kijk of de postprandiale glucoserespons beter is.
Tips om glucosepieken en -dips te verminderen:
- Kies voedingsmiddelen met een lage glycemische load: Kies voor voedingsmiddelen met een lage portie koolhydraten en lage glycemische index om scherpe pieken te voorkomen. Een diëtist kan je hierover persoonlijk advies geven.
- Combineer koolhydraten met vezels, eiwit en/of vet: Dit kan helpen om de opname van glucose te vertragen, wat leidt tot een stabielere bloedsuikerspiegel.
- Eet koolhydraten als laatste: Sommige mensen stellen voor om eerst je eiwitten en niet-zetmeelhoudende groenten te eten, en als laatste de koolhydraten op je bord.
- Verhoog de fysieke activiteit: Regelmatige lichaamsbeweging is een effectieve manier om de algehele glucosespiegel te verlagen en het vermogen van je lichaam om de bloedsuikerspiegel te beheersen te verbeteren.
- Streef naar een gezonde BMI: Als je BMI >25 is, kan afvallen je insulinegevoeligheid verbeteren, waardoor je baseline- en postprandiale glucosespiegels zullen dalen.
Conclusie
Bij sommige mensen zonder diabetes kan het dragen van een CGM je inzicht geven in en motiveren tot gezond gedrag.
Wees je ervan bewust dat het verlagen van glucosepieken en het "stabiliseren van je glucose" gunstig kan zijn, maar dat het niet bewezen is dat dit je "gezonder" maakt.
Doe dus vooral waar jij je het beste bij voelt.
9. Toekomstige richtingen
Holistische benadering
In plaats van zich alleen te richten op glucose, zien we dat digital therapeutics (apps) zich richten op verschillende gedragsveranderingen om de metabole gezondheid te verbeteren.

Figuur > Presentatie dr. Tracey McLaughlin @DTM2024
Integratie met wearables
Integratie van lifestyle-informatie kan worden gebruikt voor glucoseoptimalisatie.
Om het makkelijker te maken, maken verschillende apps verbinding met meer wearables zoals activity trackers, slaaptrackers en hartslagmeters.

Figuur > Presentatie dr. Michael P. Snyder @DTM2024
Automatisch bijhouden van maaltijden
Het tellen van koolhydraten kan gemakkelijker worden gemaakt door het gebruik van afbeeldingen van voedingsmiddelen en large language models.
CGM-gegevens kunnen ook voorspellen welke andere macronutriënten zijn gegeten.

Figuur > Presentatie dr. David Kerr @DTM2024
Artificiële intelligentie en subfenotypering
Artificiële intelligentie wordt gebruikt om een subfenotype te maken van een individu op basis van hun postprandiale glucoserespons.

Figuur > Presentatie dr. Michael P. Snyder @DTM2024
Gepersonaliseerde leefstijlinterventie
Naast gepersonaliseerde voeding, kan metabole subfenotypering leiden tot gepersonaliseerde gedragsaanbevelingen of leefstijlinterventie.
Bijvoorbeeld:
- Mensen die meer insuline resistent zijn, hebben mogelijk meer baat bij sporten in de ochtend,
- terwijl mensen die gevoeliger zijn voor insuline mogelijk meer baat hebben bij sporten in de namiddag.

Figuur > Presentatie dr. Michael P. Snyder @DTM2024
10. Conclusie
CGM's worden niet officieel aanbevolen voor mensen zonder diabetes, maar het gebruik ervan in deze groep neemt snel toe.
Hoewel we nog geen definitieve medische claims kunnen maken, kunnen CGM's in theorie dienen als waardevolle motivatiemiddelen voor het bevorderen van gezonde gewoonten zoals betere voeding en regelmatige lichaamsbeweging.
We moedigen meer onderzoek aan naar het gebruik van CGM's bij mensen zonder diabetes, waarbij we ons niet alleen richten op het verbeteren van de nauwkeurigheid, maar ook op het begrijpen wat normale glucosewaarden zijn in deze populatie. Het is cruciaal om te onderzoeken hoe deze niveaus zich verhouden tot het risico op het ontwikkelen van andere gezondheidsaandoeningen.
Naarmate big data en AI zich verder ontwikkelen, verwachten we beter inzicht te krijgen in de gunstige patronen van glycemische variatie en hoe gepersonaliseerde levensstijlaanbevelingen de gezondheid kunnen verbeteren.
Deze inzichten zullen waarschijnlijk veel mensen ten goede komen, niet alleen die met diabetes, waardoor CGM's een waardevol hulpmiddel worden voor het bevorderen van gezondheid en levensduur.
Geïnteresseerd in meer informatie?
Als je nieuwsgierig bent naar hoe CGM's werken en of ze geschikt zijn voor jou of je patiënten, overweeg dan onze cursussen over CGM's.
We bieden een gratis, geaccrediteerde algemene cursus, evenals device-specifieke cursussen over de populairste CGM's die momenteel verkrijgbaar zijn.
Veel groetjes,





