Doe mee aan onze testfase!
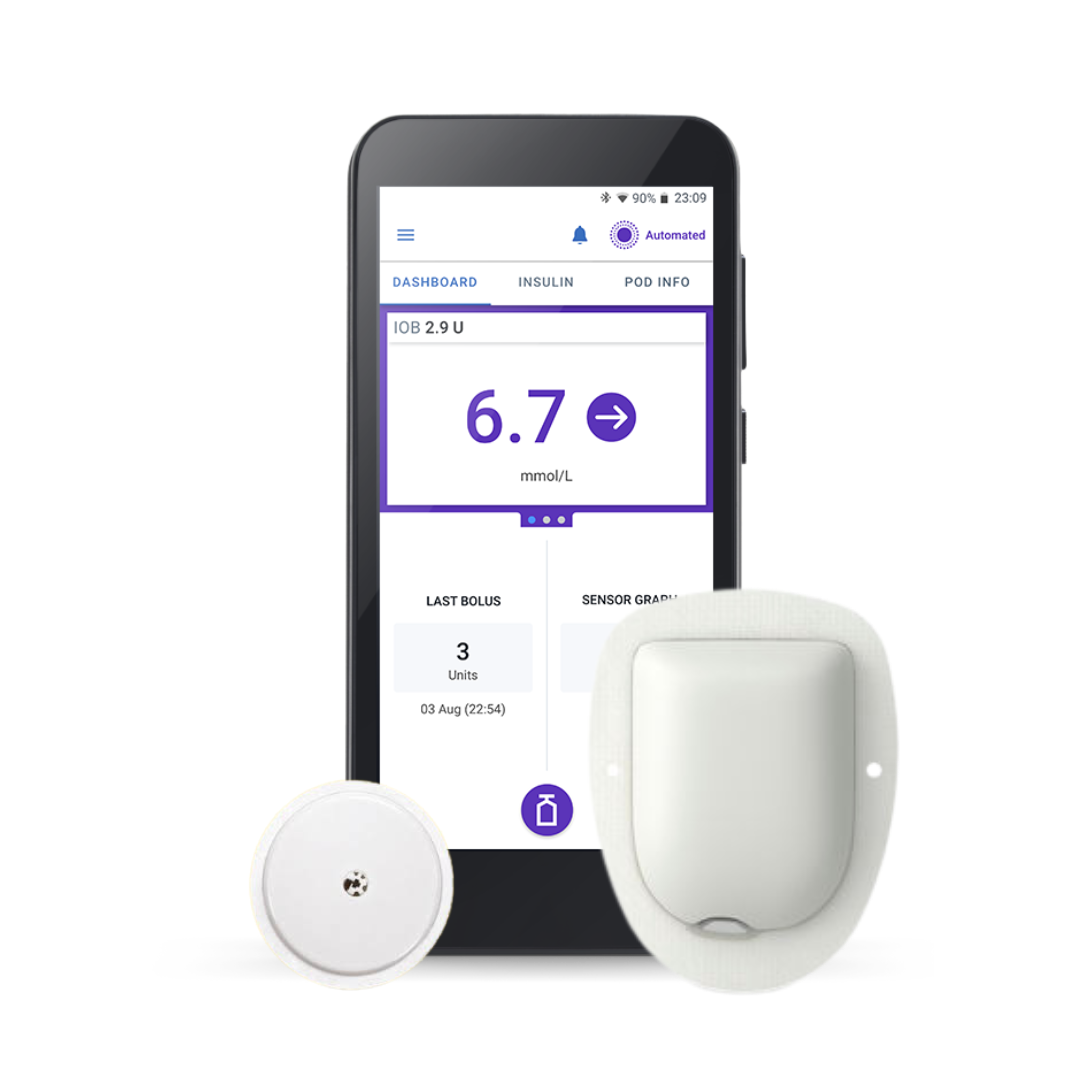
Leuk dat je binnenkort start met de Omnipod 5 en de FreeStyle Libre 2 Plus sensor!
In deze video's leggen we stap voor stap uit hoe de verschillende onderdelen van dit systeem werken. We raden je aan deze vooraf te bekijken, zodat de opstart vlotter verloopt en je sneller vertrouwd raakt met je nieuwe systeem.
De cursus wordt begeleid door een computergestuurde avatar. Je kunt de afspeelsnelheid aanpassen via het tandwieltje onderaan de video zodra deze is gestart.
💙 Ook voor je omgeving!
Deze video's zijn niet alleen bedoeld voor jou, maar ook voor familieleden, vrienden of andere naasten die je ondersteunen in je diabetesmanagement. Zij kunnen zo beter begrijpen hoe de pomp en sensor werken en hoe ze je kunnen helpen indien nodig.
💡 Help ons verbeteren!
Wil je ons helpen om de cursus nog beter af te stemmen op de behoeften van gebruikers? We nodigen jou en je naasten van harte uit om deel te nemen aan de testfase en feedback met ons te delen.
📝 Vul hier het feedbackformulier in: Feedback geven
Alvast enorm bedankt voor je hulp! 🙌