#ATTD2023: updates over CGM
Mar 16, 2023
Tijdens het ATTD-congres werden diverse nieuwe toepassingen van glucosesensoren besproken. Het is duidelijk dat de populariteit van continue glucosemonitoring (CGM) toeneemt, doordat steeds meer mensen met diabetes er baat bij hebben. Op het innovatieve SXSW-festival in 2023 werd zelfs een speciale sessie gewijd aan diabetes en CGM, wat de groeiende interesse in deze technologie onderstreept.
- CGM bij mensen met type 2 diabetes die geen insuline gebruiken
- CGM om het risico op type 1 diabetes te voorspellen
- CGM om zwangerschapsdiabetes te voorspellen
- SXSW2023: CGM momentum is building
“What will happen with CGM in diabetes? I think it will not be five years before we look back and say, ‘do you remember the day we pricked our finger?’ It’s like the revolution of pens in Europe. Do you remember when we had syringes? I think it will be the same with CGM and that it will go very fast." - prof Chantal Mathieu, introductory lecture ATTD 2023 "The new face of diabetes"
Lees hieronder verder voor de updates.
1. CGM bij mensen met type 2 diabetes die geen insuline gebruiken
Nu de belangrijkste guidelines CGM aanraden bij alle mensen met diabetes die insuline gebruiken, is de volgende vraag:
wat is de evidentie voor CGM bij mensen met type 2 diabetes die geen insuline gebruiken?
Dr Bergenstal gaf aan dat er waarschijnlijk nog niet genoeg wetenschappelijk bewijs is om zorgverzekeraars te overtuigen om CGM terug te betalen bij mensen met type 2 diabetes zonder insuline, maar dat er wel al studies zijn, en dat deze volop aan het lopen zijn. Devolgende data werd onder andere aangehaald:
- IMMEDIATE RCT (Aronson et al. Diabetes Obes Metab 2022): n=116 mensen met type 2 diabetes zonder insuline en HbA1c ≥ 7.5% werden gerandomiseerd naar wel of geen Libre sensor. Na 16 weken zakte het HbA1c met 0.3% en steeg de TIR met 10% meer in vergelijking met de controlegroep.
- Data van bijna 6000 Level2 gebruikers ("Undo Your Type 2"), een membership programma waarbij mensen met type 2 diabetes een Dexcom G6 krijgen. Het HbA1c zakte van 7.7% naar 7.0%
- Data van WellDoc BleuStar, een gelijkaardig membership programma. Bij 91 mensen met type 2 diabetes zonder insuline die een CGM kregen, daalde na 6 maanden het HbA1c van 8.8% naar 7.7%, en steeg de TIR van 25% naar 55%.
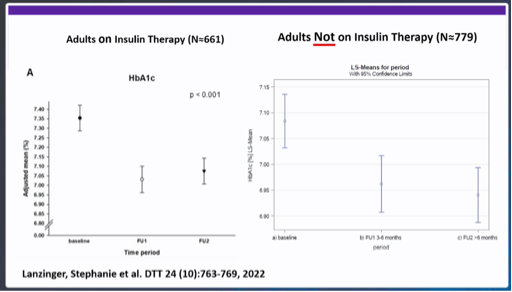
- Lanzinger et al. DTT 2022: evaluatie van een Duits dataregister met n=4434 volwassenen met type 1 en type 2 diabetes die een CGM gestart zijn. Als je enkel kijkt naar de personen zonder insuline (n=779) was er een duidelijke daling van het HbA1c na het opstarten van CGM.
Kleine studie toont goede resultaten van Dexcom G6 bij mensen met type 2 diabetes zonder insuline
Dr Thomas Grace (Ohio, US) toonde ook veelbelovende initiële resultaten van CGM als eerstelijns behandeling voor ALLE mensen met type 2 diabetes.
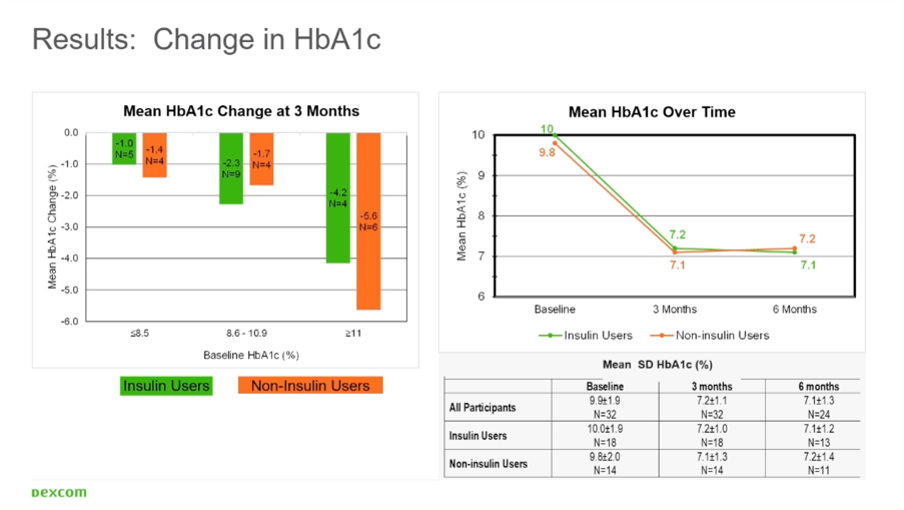
In zijn studie kregen mensen met type 2 diabetes en een HbA1c >7.4% een Dexcom G6 sensor gedurende 6 maanden:
- Bij de mensen die geen insuline gebruikten (n=11) zakte het HbA1c van 9.8% naar 7.2%.
- Bij de mensen die wel insuline gebruikten (n=13) zakte het HbA1c van 10.0% naar 7.1%.
De resultaten waren dus identiek bij de mensen die wel of geen insuline gebruikten.
Deze mensen werden gewoon bij de huisarts opgevolgd, en kregen opvallend weinig educatie rond het gebruik van de CGM.
- Bij de opstart kregen de gebruikers een basis uitleg over hoe een sensor werkt en hoe je hem aanbrengt. Daarna moesten ze het zelf uitzoeken.
- De huisartsen zelf kregen geen educatie over CGM gebruik of interpretatie.
Tijdens de studie werd duidelijk dat de mensen met diabetes in staat waren om CGM te gebruiken en interpreteren zonder veel toezicht van de zorgverleners. Ook de huisartsen waren redelijk snel vertrouwd met Dexcom Clarity.
"CGM is eerstelijnsbehandeling voor mensen met diabetes" - dr. Thomas Grace
(Deze video komt van het zeer interessante educatieplatform Managed Care CGM.com)
Het is duidelijk dat de gesprekken rond CGM gebruik bij type 2 diabetes aan het veranderen zijn. Op het ATTD2023 raadde dr Grace aan om CGM te beschouwen als eerstelijns therapie voor alle mensen met diabetes.
Alhoewel er een verschil is in de noden bij verschillende groepen mensen met diabetes, is CGM bij iedereen met diabetes effectief:
- Bij mensen die intensieve insulineschema's gebruiken, dient CGM als een veiligheidstool, om hypoglycemie te voorkomen.
- Bij mensen die geen intensieve insuline gebruiken dient CGM als middel om je gedrag te veranderen.

(figuur > Comprehensive Type 2 Diabetes Management Algorithm 2020 AACE)
De meerderheid van de richtlijnen bij diabetes algoritmes (cfr figuur) gaat over HbA1c en het aanpassen van de medicatie, maar helemaal bovenaan staat dat de eerstelijnsbehandeling levensstijltherapie is en "ongoing glucose monitoring". Met een continue feedback van een CGM, kan levensstijltherapie veel effectiever zijn.
Ook in andere sessies werd gepleit om niet langer te spreken van CGM, maar van CGMT of CGM-Therapy omdat CGM meer doet dan de glycemie opvolgen. CGM is namelijk ook een middel om je diabetes te behandelen.
2. CGM om het risico op type 1 diabetes te voorspellen

(figuur afgeleid van Powers et al. J Clin Invest 2021)
Sinds teplizumab goedgekeurd werd in Amerika (17-11-2022), rijzen er meer en meer vragen over hoe we best zouden screenen naar type 1 diabetes.
Als we mensen kunnen vinden met een verhoogd risico op type 1 diabetes, zouden we de progressie naar "echte" type 1 diabetes namelijk mogelijk kunnen vertragen met teplizumab.
Opgelet: Op dit moment is teplizumab enkel beschikbaar in Amerika.
Hier kan je een mooie getuigenis vinden van één van eerste personen die behandeld werd met Tzield buiten studieverband:
In Europa is teplizumab enkel beschikbaar in studieverband, want het heeft nog geen CE-label.
Vorige week heeft Sanofi Provention Bio gekocht, dus in de toekomst zal Tzield verdeeld worden door Sanofi.
Hoe kan je screenen naar type 1 diabetes?
Screening naar type 1 diabetes gebeurt standaard door de bepaling van 4 auto-antistoffen in je bloed:
- tegen insuline,
- tegen glutamaatdecarboxulase (GAD65),
- tegen eilandjes antogen (IA-2),
- en tegen zinktransporter 8 (ZnT8).
Vanaf je meer dan 2 auto-antistoffen hebt, heb je type 1 diabetes in 1 van deze 3 stadia:
- Stadium 1 = ≥2 auto-antistoffen + normale glycemie
- Stadium 2 = ≥2 auto-antistoffen + licht verhoogde glycemie zonder klachten
- Stadium 3 = ≥2 auto-antistoffen + verhoogde glycemie (nuchter ≥126 mg/dl of 7 mmol/l, 2 uur na maaltijd ≥200 mg/dl of 11.1 mmol/l) = "klinische/echte type 1 diabetes"
Als je in stadium 1 of stadium 2 zit, heb je bijna 100% kans om ooit naar stadium 3 te evolueren, zelfs al heb je geen type 1 diabetes in je familie.
- Mensen in stadium 1 hebben 44% kans om naar stadium 3 te evolueren in de komende 5 jaar, 70% in de komende 10 jaar en 84% kans in de komende 15 jaar.
- Mensen in stadium 2 hebben 74% kans om naar stadium 3 te evolueren in de komende 4 jaar.
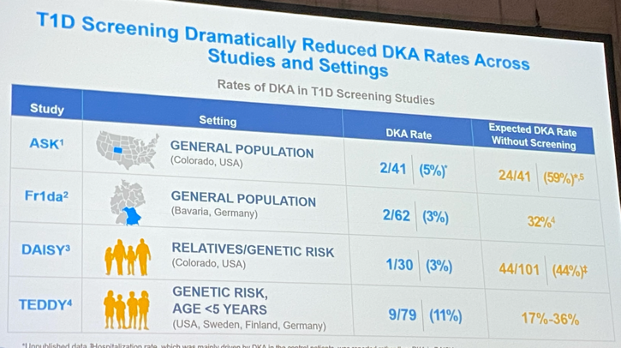
Het doel van screening is 2-ledig:
- eerst en vooral om het risico op aanmelding met een diabetische ketoacidose en hospitalisatie te verlagen (cfr ook ISPAD Guidelines 2022),
- maar ook om de personen te vinden met een verhoogd risico op type 1 diabetes om hen te includeren in studies of te behandelen.
"To screen or not to screen, that's the question." (dr. Phillip)
Op het ATTD stelde dr. Moshe Phillip (Israel) dat we dringend meer richtlijnen nodig hebben over:
- wanneer moeten we screenen,
- hoe moeten we screenen,
- wat moet gebeuren met de resultaten,
- en hoe mensen met een verhoogd risico op type 1 diabetes moeten opgevolgd worden.
Meestal krijgen met mensen met stadium 1 en stadium 2 van type 1 diabetes om de 6 maanden een OGTT (Orale Glucose Tolerantie Test).
Dit is echter een belastende test waarbij je 8 uur nuchter moet blijven, je bloed moet laten prikken, een suikerhoudende drank moet drinken, en dan 1 en 2 uur later nogmaals je bloed moet laten prikken.
Zeker voor kinderen, die het hoogste risico lopen, is dit niet altijd makkelijk om te organiseren.
De vraag is dus of dit makkelijker kan?
CGM kan het risico op evolutie van stadium 1/2 naar stadium 3 type 1 diabetes voorspellen
Er waren in 2019 al data dat CGM de evolutie van stadium 1/2 naar stadium 3 kan voorspellen (Steck et al. JCEM 2019),
en op het ATTD2023 werden 2 recente en grotere studies aangehaald die dit verder aantoonden.
#1 In de Automimmunity Screening for Kids (ASK) Study kregen n=91 kinderen met diabetesgerelateerde auto-antistoffen een CGM gedurende gemiddeld 6 maanden.
- 18% evolueerde naar stadium 3 diabetes na gemiddeld 4.5 maanden.
- In vergelijking met de kinderen die niet evolueerden naar stadium 3, hadden de kinderen die wel evolueerden naar stadium 3:
- een hogere gemiddelde glycemie,
- een hogere glycemische variabiliteit,
- en een hogere tijd >140 mg/dl of 7.8 mmol/l.
Het besluit van de studie was:
- dat een tijd >140 mg/dl of 7.8 mmol/l van >10% geassocieerd is aan een hoger risico op progressie naar stadium 3 binnen het jaar bij kinderen met positieve auto-antistoffen,
- dat CGM best zou gebruikt worden bij het monitoren van kinderen met een verhoogd risico op stadium 3 diabetes,
- en dat CGM kan gebruikt worden als mogelijk inclusiecriterium bij preventiestudies.
#2 In de CGM Metrics Indentify Dysglycemic States in Participants From the TrialNet Pathway to Prevention Study kregen n=105 verwanten van mensen met type 1 diabetes om de 6 maanden een controle van hun diabetesgerelateerde antistoffen, een CGM gedurende 7 dagen en een OGTT.
Op basis hiervan werden n=53 mensen met stadium 1 diabetes geïdentificeerd, en n=42 mensen met stadium 2 diabetes.

Uit analyse van de CGMdata werd afgeleid dat je een verhoogd risico had op evolutie van stadium 1 of 2 naar stadium 3 type 1 diabetes in devolgende gevallen:
- bij een tijd ≥140 mg/dl of 7.8 mmol/l van ≥5%
- of een tijd ≥160 mg/dl of 8.9 mmol/l van ≥8%.
Beide studies tonen dus aan dat CGM het risico op stadium 3 diabetes kan voorspellen bij mensen met stadium 1 en stadium 2 type 1 diabetes.
De glycemie vanaf wanneer je risico exact verhoogd is, verschilt wel tussen deze studies.
CGM kan mogelijk ook het risico op stadium 1 diabetes te voorspellen bij eerste graadsverwanten
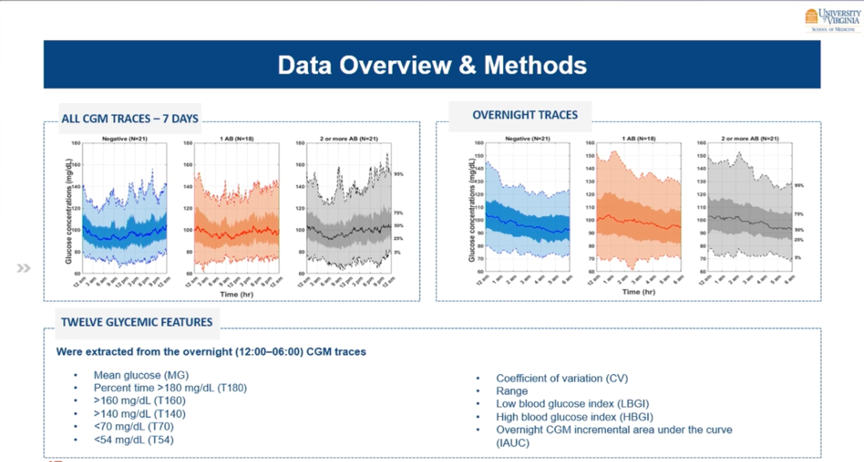
Op het ATTD2023 werden ook resultaten getoond van een studie uit Virginia, waarin werd onderzocht of je met CGM ook mensen met verhoogd risico op type 1 diabetes kan opsporen.
Hiervoor hebben ze 60 eerstegraadsverwanten van personen met type 1 diabetes een CGM gegeven gedurende 1 week.
- 1/3 had geen autoantistoffen (n=21),
- 1/3 had 1 autoantistof (n=18),
- en 1/3 had ≥2 autoantistoffen (n=21).
Op het eerste zicht lijken hun CGM-curves gelijkaardig, doch met logaritmische regressiemodellen werd een parameter geïdentificeerd die een associatie toonde met de aanwezigheid van de autoantistoffen. De iAUC (nachtelijke incremental area under the curve) was namelijk hoger bij mensen met autoantistoffen.
Misschien zou CGM op termijn dus ook een alternatief kunnen zijn voor het herhaaldelijk opvolgen van autoantistoffen in het bloed van eerstegraadsverwanten van mensen met type 1 diabetes. Het opsporen van autoantistoffen is namelijk niet goedkoop en wordt niet altijd terugbetaald.
3. CGM om zwangerschapsdiabetes te voorspellen
Het aantal mensen met zwangerschapsdiabetes in Amerika steeg tussen 2016 en 2020 met 30% (Gregory et al. CDC 2022).
Screening naar zwangerschapsdiabetes is belangrijk omdat de aandoening gevolgen kan hebben voor zowel de gezondheid van de moeder als de baby.
Door vroege detectie en behandeling kan het risico op complicaties worden verminderd en kan een gezonde zwangerschap en bevalling worden bevorderd.
Er is echter nog geen wereldwijde consensus over hoe we nu best screenen naar zwangerschapsdiabetes, alhoewel er meestal wel regionale afspraken zijn.
Meestal wordt op 24-28 weken zwangerschap gescreend naar zwangerschapsdiabetes met een OGTT (Orale Glucose Tolerantie Test).
In de GLAM (Glucose Levels Across Maternity) Study kregen n=760 vrouwen in Pennsylvania een geblindeerde Dexcom CGM bij hun eerste bezoek aan de gynecoloog in kader van een zwangerschap.
- De CGM werd gemiddeld 68 dagen gedragen, vooral gedurende het 2de trimester.
- Op 24-28 weken kregen de vrouwen een OGTT waarbij wel of niet de diagnose van zwangerschapsdiabetes werd gesteld.
- Vervolgens werd gekeken of er een verschil was in de sensorglycemie van de mensen die zwangerschapsdiabetes kregen en degene die dit niet kregen.
Mensen die gediagnosticeerd werden met zwangerschapsdiabetes, hadden een hogere gemiddelde glycemie op CGM
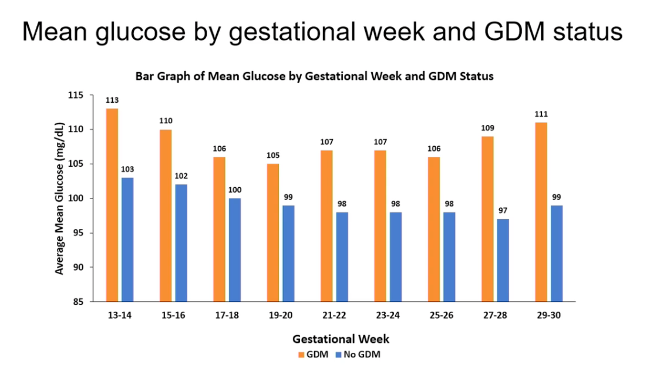
Bij de groep die zwangerschapsdiabetes kreeg, was de gemiddelde glucose tussen 13 en 30 weken zwangerschap hoger dan bij de vrouwen die geen zwangerschapsdiabetes kregen.
- Rond 13-14 weken zwangerschap bedroeg dit verschil 10 mg/dl of 0.5 mmol/l (113 mg/dl vs 103 mg/dl),
- rond week 17-20 weken zwangerschap was dit verschil het kleinste, namelijk 6 mg/dl of 0.3 mmol/l,
- en rond 27-30 weken was het verschil het hoogste, namelijk 12 mg/dl of 0.7 mmol/l.
Mensen die gediagnosticeerd werden met zwangerschapsdiabetes, hadden een hogere tijd >120 mg/dl (6.7 mmol/l) op CGM
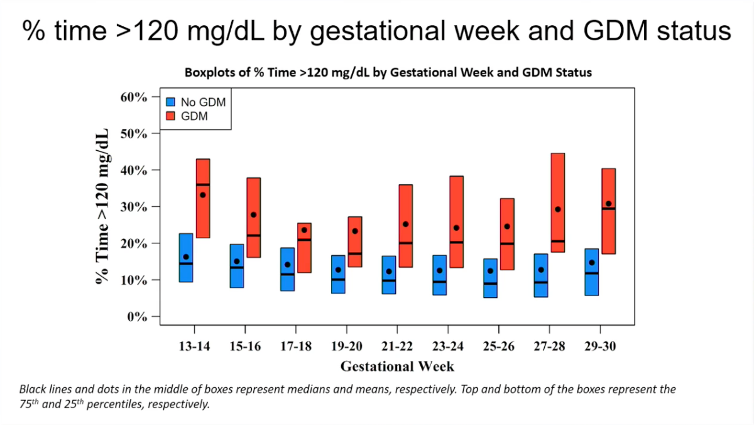
Ook de tijd boven de 120 mg/dl of 6.7 mmol/l was hoger bij de vrouwen bij wie later zwangerschapsdiabetes werd vastgesteld, in vergelijking met de vrouwen bij wie geen zwangerschapsdiabetes werd vastgesteld.
Net zoals bij de gemiddelde glycemie werd het kleinste verschil gezien op 17-20 weken zwangerschap.
Wat betekent dit?
Het was natuurlijk te verwachten dat vrouwen die zwangerschapsdiabetes krijgen al vroeger in de zwangerschap tekens hebben van een verhoogde glycemie.
Het is echter totnutoe niet aangetoond dat een licht verhoogde glycemie behandelen in het eerste en tweede trimester een invloed heeft op zwangerschapsgerelateerde complicaties.
We gaan ervan uit dat we vooral de forse glycemieontregeling in het derde trimester moeten voorkomen om complicaties te vermijden.
Verder onderzoek zal moeten aantonen of het opsporen van zwangerschapsdiabetes vroeger in de zwangerschap zinvol is, en hoe we dit dan moeten aanpakken.
Los daarvan is het misschien wel zinvol om te onderzoeken of screening met een CGM de standaard screening met een OGTT kan vervangen.
Een CGM dragen is namelijk veel eenvoudiger en tijdsefficiënter dan een halve dag naar het ziekenhuis moeten komen voor een OGTT.
Of het ook kosteneffectief zal zijn, is natuurlijk nog een andere vraag.
Misschien zullen vrouwen ooit de keuze krijgen voor een copay voor een sensor, of de standaard screening met een OGTT?
Eerst is natuurlijk meer data nodig.
4. CGM op SXSW2023
SXSW is een festival dat technologie, muziek, film, cultuur en educatie samenbrengt in één evenement. Het toont lokaal en internationaal talent, innovatie, creativiteit en diversiteit. Het biedt ook mogelijkheden voor netwerken, leren, ontdekken, en inspiratie opdoen. SXSW wordt kortweg beschouwd als één van de coolste festivals ter wereld. "You just have to be there" 😉
Nick Jonas is een van de beroemdheden die CGM gebruikt en op SXSW2023 pleitte hij voor de voordelen ervan.
Het panelgesprek met Nick Jonas, Dexcom COO Jake Leach en dr Thomas Grace kan je hier vinden.
Wat mooi om het enthousiasme over CGM tot op festivals als SXSW te zien!
Het is duidelijk dat de indicaties voor CGM breder en breder worden, en dat het momentum rond CGM alsmaar groeit.
Deze quote van dr. Satish Garg (Editor in Chief of Diabetes technology and Therapeutics Journal) vat het mooi samen:
"At the time of this writing, there were approximately more than 9 million people using a CGM, and this number is likely to increase in the next 5-10 years by two- or three-fold. Our predictions are that CGM will pretty much replace SMBG for insulin-requiring patients with diabetes. CGM will also become the standard for managing T2D, irrespective of the treatment regimen, and detecting prediabetes (both T1D and T2D) at an early stage so that necessary management can be implemented early. Is it time to call glucose a vital sign? It is likely that many people without diabetes (normal, healthy, non-diabetic individuals) may start using a CGM to look at their glucose profiles especially after meals. The future developments will hopefully see continuous ketone measurements (CKM) incorporated with a CGM to facilitate advanced diabetes management. As Time-in-Range (TIR) from CGM downloads is adopted more in clinical practice, it will likely replace the need for HbA1c measurements for day to day diabetes management." (Garg et al. DTT 2023)
Hopelijk kan deze hoopvolle boodschap jullie inspireren :-)
Groetjes,




